
1.原发肿瘤的治疗 ()根治性睾丸切除术:一般应尽早实施,手术前后应检测血清肿瘤标志物。根治性鉴丸切 除术应取腹股沟切口,游离精索至腹股沟管内环处离断,然后沿精索向阴囊方向剥离并切除睾丸。 如阴囊壁有浸润,应连同浸润部位一并切除,不提倡经阴囊手术。切除标本经病理检查后,根据其 病理类型及临床分期决定下一步治疗方案。 (2)保留器官手术(organ--preserving surgery):即睾丸部分切除术。双侧同时或先后发生的睾 丸肿瘤和孤立率丸的肿瘤,如率酮分泌水平正常且肿瘤体积小于率丸体积的30%,可考虑该术式。 但是曲细精管内生殖细胞肿瘤(TN)发生率可高达82%,因此术后需行辅助放射治疗。如患者有生育 需求,应暂缓放疗。睾丸部分切除术亦应取腹股沟切口,沿肿瘤假包膜小心切除部分睾丸组织,完 整切除睾丸肿瘤。 2.腹膜后淋巴结清扫术对临床I期的NSGCT患者行RPLND可以对肿瘤进行更加准确的病 理分期。有研究表明临床I期的NSGCT志者中约30%存在腹膜后淋巴结转移(病理分期Ⅱ期)。如术 后证实存在腹膜后转移淋巴结,则应辅助化疗,或在其复发时再化疗。如无转移淋巴结(病理分期】 期,一般无需进一步治疗,但值得注意的是有资料显示大约10%的病理I期患者存在远处转移。 RPLND一般采用自剑突下向下绕脐达耻骨联合上方的腹正中切口,将患侧肾蒂上方2cm平面以 下的腹膜后脂肪、结缔组织及淋巴结完全清扫干净,也有学者提倡双侧清扫的扩大根治术。关于手 术清扫的范围是单侧还是双侧目前仍没有统一意见。一般来说,左侧睾丸的主要淋巴引流不越过腹 主动脉,肿瘤向右转移机会小,主张经左侧结肠旁沟进路行单侧腹膜后淋巴结清扫术。因右侧率丸 淋巴引流到对侧,肿瘤可紫及对侧淋巴结,主张沿右侧结肠旁沟切开后腹膜至盲肠下方转向屈氏韧 带,显露腹膜后组织并行双侧腹膜后淋巴结清扫术。 RPLND是属于创伤性较大的手术,虽然手术死亡率较低,但术中、术后并发症较多。可发生 肾蒂出血、乳糜腹、肺不张、肠粘连、肠梗阻、肠瘘、胰腺炎、胰瘘、应激性溃疡、切口感染或裂 开等并发症。 传统的RPLND损伤了腹下神经及盆神经丛,几乎所有患者术后都会出现逆行射精、阳痿或不 育等。为减少和避免这类并发症,推荐采用保留神经的腹膜后淋巴结清扫术(nerve-sparing retropertoeal lymphnodedsso,NS-RPLND),采用该术式肿瘤复发率与传统术式相仿,而逆行 射精、阳痿或不有等并发症的发生率大大降低。 NS-RPLND采用标准腹部正中切口,术中剥离并注意保护肠系膜下神经节周围和沿主动脉下行 的主要内胜神经,在清扫淋巴组织的同时尽量保护交感神经支干,以保留勃起和射精功能
1. 原发肿瘤的治疗 (1) 根治性睾丸切除术:一般应尽早实施,手术前后应检测血清肿瘤标志物。根治性睾丸切 除术应取腹股沟切口,游离精索至腹股沟管内环处离断,然后沿精索向阴囊方向剥离并切除睾丸。 如阴囊壁有浸润,应连同浸润部位一并切除,不提倡经阴囊手术。切除标本经病理检查后,根据其 病理类型及临床分期决定下一步治疗方案。 (2) 保留器官手术(organ-preserving surgery):即睾丸部分切除术。双侧同时或先后发生的睾 丸肿瘤和孤立睾丸的肿瘤,如睾酮分泌水平正常且肿瘤体积小于睾丸体积的30%,可考虑该术式。 但是曲细精管内生殖细胞肿瘤(TIN)发生率可高达82%,因此术后需行辅助放射治疗。如患者有生育 需求,应暂缓放疗。睾丸部分切除术亦应取腹股沟切口,沿肿瘤假包膜小心切除部分睾丸组织,完 整切除睾丸肿瘤。 2. 腹膜后淋巴结清扫术 对临床Ⅰ期的NSGCT患者行RPLND可以对肿瘤进行更加准确的病 理分期。有研究表明临床Ⅰ期的NSGCT患者中约30%存在腹膜后淋巴结转移(病理分期Ⅱ期)。如术 后证实存在腹膜后转移淋巴结,则应辅助化疗,或在其复发时再化疗。如无转移淋巴结(病理分期Ⅰ 期),一般无需进一步治疗,但值得注意的是有资料显示大约10%的病理Ⅰ期患者存在远处转移。 RPLND一般采用自剑突下向下绕脐达耻骨联合上方的腹正中切口,将患侧肾蒂上方2cm平面以 下的腹膜后脂肪、结缔组织及淋巴结完全清扫干净,也有学者提倡双侧清扫的扩大根治术。关于手 术清扫的范围是单侧还是双侧目前仍没有统一意见。一般来说,左侧睾丸的主要淋巴引流不越过腹 主动脉,肿瘤向右转移机会小,主张经左侧结肠旁沟进路行单侧腹膜后淋巴结清扫术。因右侧睾丸 淋巴引流到对侧,肿瘤可累及对侧淋巴结,主张沿右侧结肠旁沟切开后腹膜至盲肠下方转向屈氏韧 带,显露腹膜后组织并行双侧腹膜后淋巴结清扫术。 RPLND是属于创伤性较大的手术,虽然手术死亡率较低,但术中、术后并发症较多。可发生 肾蒂出血、乳糜腹、肺不张、肠粘连、肠梗阻、肠瘘、胰腺炎、胰瘘、应激性溃疡、切口感染或裂 开等并发症。 传统的RPLND损伤了腹下神经及盆神经丛,几乎所有患者术后都会出现逆行射精、阳痿或不 育等。为减少和避免这类并发症,推荐采用保留神经的腹膜后淋巴结清扫术(nerve-sparing retroperitoneal lymph node dissection, NS-RPLND),采用该术式肿瘤复发率与传统术式相仿,而逆行 射精、阳痿或不育等并发症的发生率大大降低。 NS-RPLND采用标准腹部正中切口,术中剥离并注意保护肠系膜下神经节周围和沿主动脉下行 的主要内脏神经,在清扫淋巴组织的同时尽量保护交感神经支干,以保留勃起和射精功能

3.辅助化疗目前多采用以顺铂(Cisplatin,DDP)为中心的联合化疗方案。DDP能与DNA结合 并破坏其功能,从而抑制肿瘤细胞内DNA合成达到治疗目的。采用DDP联合化疗方案柴丸肿箱的3 年无瘤生存率可达80%以上。临床常用的化疗方案如下: (I)PVB方案:DDP20mgm2第1~5天静脉滴注,长春花碱(Vincaleukoblastine,VBL)I0mg 或长春新碱(Vincristinum,VCR)2mg第2天静脉滴注:博来霉素(Bleomycin,BLM30mg第2、9、 16天静脉滴注(第9、16天可肌注)或平阳霉素(Peplomycin,PYM16mg第2、9、16天静脉滴注。每3 周重复一次,一般3~4疗程。 (2)BEP方案:DDP20mgm2第1~5天静脉滴注,鬼白乙叉武(依托泊武,Etoposide,. VP-16100mgm2第1~5天静脉滴注,BLM30mg第2、9、16天肌肉注射。每3周重复一次,一般2~4 疗程。 (3)EP方案:DDP20mg/m2第1~5天静脉滴注,VP-16100mgm2第1~5天静脉滴注。每3周重 复一次,一般2一4疗程。 (4)VIP方案(挽救性治疗方案):VP-1675mgm2第1~5天静脉滴注或VBL0.11mgkg第1、2天静 脉滴注,异环磷酰胺1 fosfamide,FO1.2gm第1~5天静脉滴注,DDP20mgm第1~5天静脉滴注。 每3周重复一次,一般34疗程。 上述方案中PVB化疗方案是经典的睾丸肿瘤化疗方案,问世以来几经修改,目前仍是一线化疗 方案。BEP方案因对部分PVB治疗失败的病例也有效,并发症相对较少,现已成为一线化疗的首选 方案。EP方案作为博来霉素禁忌而不宜采用BEP方案志者的替代化疗方案。含有FO的VP方案常用 于初次治疗失败病例的挽救性治疗。其他化疗方案还包括IC(卡+异环磷酰胺)、HOP(异环磷酰胺 长春新碱+顺铂)、COC(环磷酰胺+长春新碱+卡铂)方案等。 4.监测对根治性睾丸切除术后的I期NSGCTA患者进行监测和密切观察亦属于治疗方案的范 畴。监测内容包括定期体格检查、血清肿瘤标志物、胸部X线以及腹部/盆腔CT检查等。详细的监测 方案见肿瘤随访部分。 临床I期NSGCT忠者行根治性睾丸切除术后治疗方案的选择应遵循以下原则:既要避免治疗 不充分导致复发率增高,又要尽量减少因过度治疗而导致的毒副作用。对于临床I期SGCT患者来 说,只要选择适当治疗措施,治愈率可达99%。有无血管和淋巴管浸润是重要预测指标,有血管和 淋巴管浸润的患者发生转移性肿瘤的风险是48%,而没有血管和淋巴管浸润的患者其复发风险仅为 14%~22%。2008年EAU和NCCN的率丸肿瘤诊疗指南中均推荐根据有无血管和淋巴管浸润制定相 应的风险适应性治疗方案(risk-adapted treatments,图1)
3. 辅助化疗 目前多采用以顺铂(Cisplatin, DDP)为中心的联合化疗方案。DDP能与DNA结合 并破坏其功能,从而抑制肿瘤细胞内DNA合成达到治疗目的。采用DDP联合化疗方案睾丸肿瘤的3 年无瘤生存率可达80%以上。临床常用的化疗方案如下: (1)PVB方案: DDP20mg/m2第1~5天静脉滴注,长春花碱(Vincaleukoblastine,VBL)10mg 或长春新碱(Vincristinum,VCR)2mg第2天静脉滴注;博来霉素(Bleomycin,BLM)30mg第2、9、 16天静脉滴注(第9、16天可肌注)或平阳霉素(Peplomycin,PYM)16mg第2、9、16天静脉滴注。每3 周重复一次,一般3~4疗程。 (2) BEP方案:DDP20mg/m2第1~5天静脉滴注,鬼臼乙叉甙(依托泊甙,Etoposide, VP-16)100mg/m2第1~5天静脉滴注,BLM30mg第2、9、16天肌肉注射。每3周重复一次,一般2~4 疗程。 (3) EP方案:DDP20mg/m2第1~5天静脉滴注, VP-16 100mg/m2第1~5天静脉滴注。每3周重 复一次,一般2~4疗程。 (4) VIP方案(挽救性治疗方案):VP-16 75mg/m2第1~5天静脉滴注或VBL 0.11mg/kg第1、2天静 脉滴注,异环磷酰胺(Ifosfamide,IFO) 1.2g/m2第1~5天静脉滴注,DDP20mg/m2第1~5天静脉滴注。 每3周重复一次,一般3~4疗程。 上述方案中PVB化疗方案是经典的睾丸肿瘤化疗方案,问世以来几经修改,目前仍是一线化疗 方案。BEP方案因对部分PVB治疗失败的病例也有效,并发症相对较少,现已成为一线化疗的首选 方案。EP方案作为博来霉素禁忌而不宜采用BEP方案患者的替代化疗方案。含有IFO的VIP方案常用 于初次治疗失败病例的挽救性治疗。其他化疗方案还包括IC(卡铂+异环磷酰胺)、HOP(异环磷酰胺+ 长春新碱+顺铂)、COC(环磷酰胺+长春新碱+卡铂)方案等。 4. 监测 对根治性睾丸切除术后的Ⅰ期NSGCT患者进行监测和密切观察亦属于治疗方案的范 畴。监测内容包括定期体格检查、血清肿瘤标志物、胸部X线以及腹部/盆腔CT检查等。详细的监测 方案见肿瘤随访部分。 临床Ⅰ期NSGCT患者行根治性睾丸切除术后治疗方案的选择应遵循以下原则:既要避免治疗 不充分导致复发率增高,又要尽量减少因过度治疗而导致的毒副作用。对于临床Ⅰ期NSGCT患者来 说, 只要选择适当治疗措施,治愈率可达99%。有无血管和淋巴管浸润是重要预测指标,有血管和 淋巴管浸润的患者发生转移性肿瘤的风险是48%,而没有血管和淋巴管浸润的患者其复发风险仅为 14%~22%。2008年EAU和NCCN的睾丸肿瘤诊疗指南中均推荐根据有无血管和淋巴管浸润制定相 应的风险适应性治疗方案(risk-adapted treatments,图1)
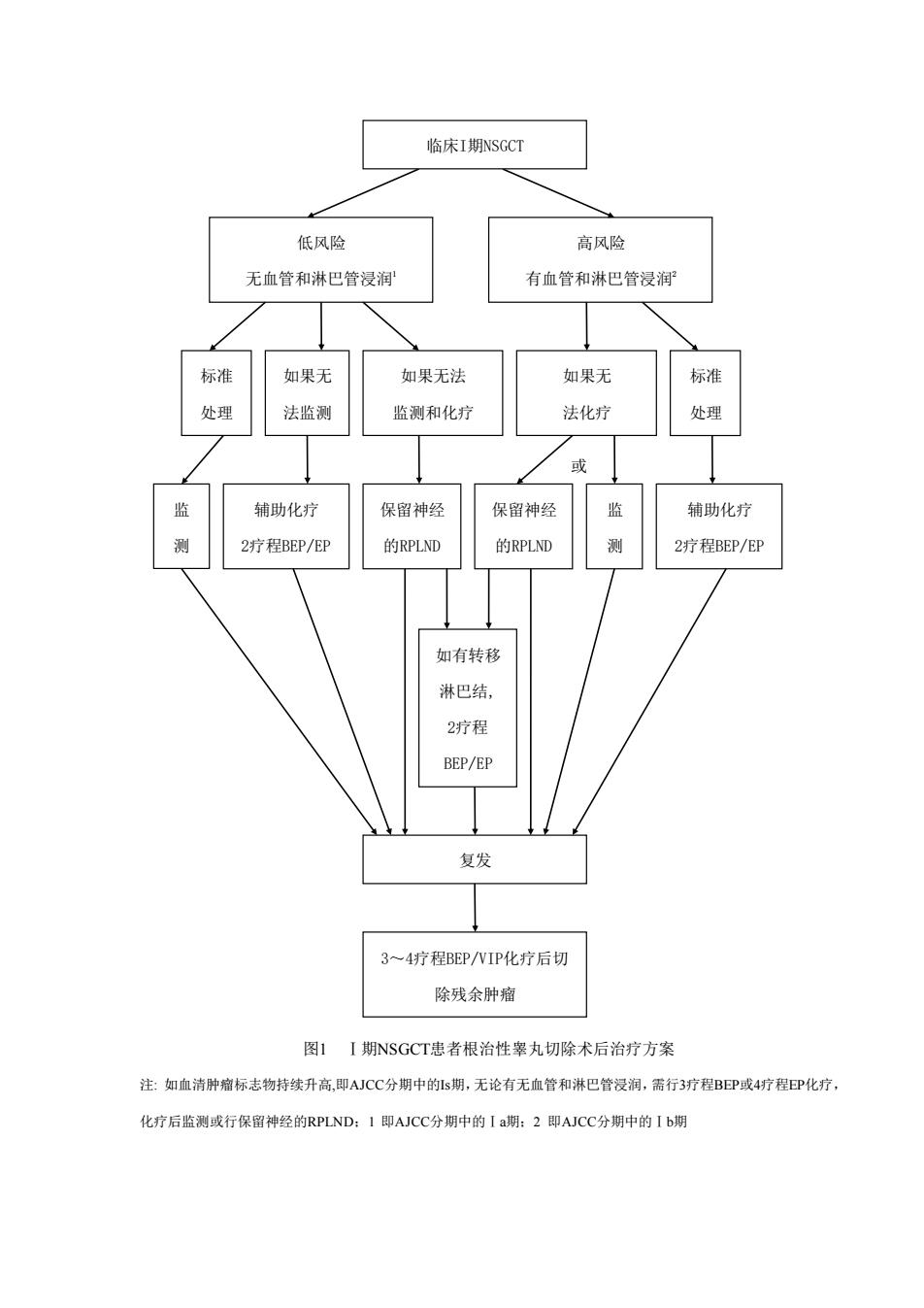
临床I期NSGCT 低风险 高风险 无血管和淋巴管浸润 有血管和淋巴管浸润 标准 如果无 如果无法 如果无 标准 法监测 监测和化疗 法化疗 处理 或 辅助化疗 保留神经 保留神经 监 辅助化疗 2疗程BEP/EP 的RPLND 的RPLND 2疗程BEP/EP 如有转移 淋巴结, 2疗程 BEP/EP 复发 3一4疗程BP/NIP化疗后切 除残余肿疱 图1I期NSGCT患者根治性率丸切除术后治疗方案 注:如血清肿瘤标志物持续升高,即AJCC分期中的Ls期,无论有无血管和淋巴管浸润,需行3疗程BEP或4疗程EP化疗, 化疗后监测或行保留神经的RPLND:I即AJCC分期中的Ia期:2即AJCC分期中的Ib期
图1 Ⅰ期NSGCT患者根治性睾丸切除术后治疗方案 注: 如血清肿瘤标志物持续升高,即AJCC分期中的Is期,无论有无血管和淋巴管浸润,需行3疗程BEP或4疗程EP化疗, 化疗后监测或行保留神经的RPLND;1 即AJCC分期中的Ⅰa期;2 即AJCC分期中的Ⅰb期 如果无法 监测和化疗 如果无 法监测 低风险 无血管和淋巴管浸润1 高风险 有血管和淋巴管浸润2 标准 处理 如果无 法化疗 标准 处理 监 测 辅助化疗 2疗程BEP/EP 保留神经 的RPLND 监 测 辅助化疗 2疗程BEP/EP 保留神经 的RPLND 复发 3~4疗程BEP/VIP化疗后切 除残余肿瘤 或 临床I期NSGCT 如有转移 淋巴结, 2疗程 BEP/EP

推荐意见: 1.I期NSGCT的患者首先进行根治性睾丸切除术,术后根据病理有无血管和淋巴管浸润,选 择相应的风险适应性治疗方案。睾丸部分切除术的实施应慎重考虑并严格掌握适应证。 2.推荐采用保留神经的腹膜后淋巴结清扫术。 3.化疗方案目前仍推荐以顺铂为中心的联合化疗方案。首选BEP方案,复发或初次化疗失败的 病例采用VIP方案。 六、转移性睾丸生殖细胞肿瘤的治疗 (一)ⅡAWⅡB期舉丸生殖细胞肿瘤的治疗 1、ⅡAWIB期精原细胞瘤的治疗 ⅡAWIB期精原细胞瘤的标准治疗到目前为止仍然是放射治疗。Ⅱa期和Ⅱb期的放射剂量分别 是30Gy和36Gy。标准的放射野与1期相比,从主动脉旁扩展到同侧的酩血管旁区域。Ⅱb期放射边 界应包括转移淋巴结周围1.0~1.5cm范围。Ⅱa和Ⅱb期放疗后6年无瘤生存率可以达到95%和89%。 对于不愿意接受放疗的Ⅱb期患者可以实施3个疗程BEP或4个疗程的EP化疗。 2、ⅡaⅡb期非精原细胞瘤的治疗 瘤标不升高的ⅡⅡb期非精原细胞瘤可以选择腹膜后淋巴结清扫术,但是瘤标不升高的非精原 细胞瘤非常稀少,包括已分化畸胎瘤或纯胚胎癌。瘤标升高的ⅡⅡb期非精原细胞瘤治疗应在3~4 疗程的BEP化疗后实施残留肿瘤切除,大约30%的病人在化疗后不能完全缓解,需要实施残留肿箱 切除:不愿实施基础化疗的志者也可以选择保留神经的腹膜后淋巴结清扫术,术后实施2个疗程的 BEP辅助化疗。尽管基础化疗和腹膜后淋巴结清扫术的副作用和毒性反应是有差别的,但治愈率都 可以达到98%。 (仁)Ⅱc瓜期率丸生殖细胞肿瘤的治疗 Ⅱc川期转移性生殖细胞瘤的基础治疗按照IGCCCG分类不同包括3或4个疗程的BEP联合化 疗,该方案已经证实优于PVB方案。资料显示3天给药方案与5天给药方案疗效相同,但毒剧反应有所 增加。 对于预后好的患者,标准治疗包括3个疗程的BEP或4个疗程的EP(针对禁用博来霉素患者)方案。 化疗剂量应充足,仅在粒细胞<1000/mm而且发热或血小板<100000/mm时考虑暂缓化疗。没有 必要预防性给予GCSF等造血生长因子,但如果化疗时出现感染则推荐在后续疗程中预防性应用
推荐意见: 1.Ⅰ期NSGCT的患者首先进行根治性睾丸切除术,术后根据病理有无血管和淋巴管浸润,选 择相应的风险适应性治疗方案。睾丸部分切除术的实施应慎重考虑并严格掌握适应证。 2.推荐采用保留神经的腹膜后淋巴结清扫术。 3.化疗方案目前仍推荐以顺铂为中心的联合化疗方案。首选BEP方案,复发或初次化疗失败的 病例采用VIP方案。 六、转移性睾丸生殖细胞肿瘤的治疗 (一) ⅡA/ⅡB 期睾丸生殖细胞肿瘤的治疗 1、ⅡA/ⅡB 期精原细胞瘤的治疗 ⅡA/ⅡB期精原细胞瘤的标准治疗到目前为止仍然是放射治疗。Ⅱa期和Ⅱb期的放射剂量分别 是30Gy和36Gy。标准的放射野与Ⅰ期相比,从主动脉旁扩展到同侧的髂血管旁区域。Ⅱb期放射边 界应包括转移淋巴结周围1.0~1.5cm范围。Ⅱa和Ⅱb期放疗后6年无瘤生存率可以达到95%和89%。 对于不愿意接受放疗的Ⅱb期患者可以实施3个疗程BEP或4个疗程的EP化疗。 2、Ⅱa/Ⅱb 期非精原细胞瘤的治疗 瘤标不升高的Ⅱa/Ⅱb期非精原细胞瘤可以选择腹膜后淋巴结清扫术,但是瘤标不升高的非精原 细胞瘤非常稀少,包括已分化畸胎瘤或纯胚胎癌。瘤标升高的Ⅱa/Ⅱb期非精原细胞瘤治疗应在3~4 疗程的BEP化疗后实施残留肿瘤切除,大约30%的病人在化疗后不能完全缓解,需要实施残留肿瘤 切除;不愿实施基础化疗的患者也可以选择保留神经的腹膜后淋巴结清扫术,术后实施2个疗程的 BEP辅助化疗。尽管基础化疗和腹膜后淋巴结清扫术的副作用和毒性反应是有差别的,但治愈率都 可以达到98%。 (二) Ⅱc/Ⅲ期睾丸生殖细胞肿瘤的治疗 Ⅱc/Ⅲ期转移性生殖细胞肿瘤的基础治疗按照IGCCCG分类不同包括3或4个疗程的BEP联合化 疗,该方案已经证实优于PVB方案。资料显示3天给药方案与5天给药方案疗效相同,但毒副反应有所 增加。 对于预后好的患者,标准治疗包括3个疗程的BEP或4个疗程的EP(针对禁用博来霉素患者)方案。 化疗剂量应充足,仅在粒细胞< 1000/mm3而且发热或血小板< 100 000/ mm3时考虑暂缓化疗。没有 必要预防性给予G-CSF等造血生长因子,但如果化疗时出现感染则推荐在后续疗程中预防性应用

对于预后中等的惠者,5年生存率大约是80%,目前资料支持4个疗程BEP化疗方案为标准治疗 方案。由于该组患者预后与预后好的患者相比普遍不够乐观,所以有的研究中心将这部分患者列为 一些前瞻性的临床试验对象,例如BEP与BEP+紫杉醇的对比研究(EORTC GU Group) 预后好和预后中等的患者化疗后行胸部、腹部/盆腔CT扫描和瘤标检查,如未发现残余肿瘤且 瘤标正常,后续随访即可:如瘤标正常,但影像学仍发现可疑肿瘤,进一步行PET检查,阴性者随 访,阳性者则行活检或补救性化疗或放疗:如无条件行PET检查,以CT为标准,>3cm可行随访或手 术或放疗,≤3cm可单纯随访即可。 对于预后差的患者,标淮治疗为4个疗程的BEP方案。4个疗程的PEI(顺铂,鬼白乙叉武,异环 磷酰胺)化疗也有同样的疗效,但毒性反应更大。5年无进展生存率在45%一50%之间。瘤标下降缓 慢往往提示预后不佳。一项随机试验表明提高化疗剂量对于该组患者无益,但是也有一项前瞻性配 对资料又显示提高化疗剂量有可能改善患者预后。 (三)转移性睾丸生殖细胞肿瘤再评估及后续治疗 1.肿瘤再评估转移性睾丸生殖细胞肿瘤经过2个疗程化疗后需再次评估,包括影像学检查 和肿瘤标志物检测。当肿瘤标志物水平下降且肿瘤稳定或缓解,则继续完成化疗方案,通常为3~4 个疗程。如果肿瘤标志物浓度降低,而转移灶进一步生长,除非有手术禁忌证,则推荐在诱导化疗 结束后行肿瘤切除术。 如果2个疗程化疗结束后,肿瘤标志物水平仍持续增高,则采用新的化疗方案。治疗后肿瘤标 志物水平稳定,无论是否达到完全缓解均需随访观察。若发现肿瘤标志物浓度明显增高,则需再进 行补救性化疗(salvage chemotherapy). 2.残余肿瘤切除残余的精原细胞瘤是否需要切除主要取决于影像学表现和肿瘤标志物水平。 FDG-PET检查对判断是否存在残留精原细胞瘤和病人的预后有重要价值,肿瘤有进展者则需行补 救性化疗,必要时可选择手术切除或放疗。 非精原细胞肿瘤有可见残余肿瘤时,即使肿瘤标志物正常,也推荐行外科手术切除,因为即使 病灶<1©m,残余癌或畸胎瘤的可能性也较高。主要转移灶应在化疗结束后4~6周内切除,如果技 术允许尽可能选择保留神经的手术方式。到目前为止,尚无有效的影像学检查(包括PET和预后模 型用于预测残余非精原细胞瘤的存在,而BEP诱导化疗后的残余肿块中仍有10%的组织为有活性 的癌组织,因此必须切除残余肿箱。 手术范围应该考虑病人的复发风险和对生活质量的要求,不同部位的病灶病理也可能会不完全 相同。总之,手术对所有病灶的完整切除比术后化疗更重要
对于预后中等的患者,5年生存率大约是80%,目前资料支持4个疗程BEP化疗方案为标准治疗 方案。由于该组患者预后与预后好的患者相比普遍不够乐观,所以有的研究中心将这部分患者列为 一些前瞻性的临床试验对象,例如BEP与BEP+紫杉醇的对比研究(EORTC GU Group)。 预后好和预后中等的患者化疗后行胸部、腹部/盆腔CT扫描和瘤标检查,如未发现残余肿瘤且 瘤标正常,后续随访即可;如瘤标正常,但影像学仍发现可疑肿瘤,进一步行PET检查,阴性者随 访,阳性者则行活检或补救性化疗或放疗;如无条件行PET检查,以CT为标准,>3cm可行随访或手 术或放疗,≤3cm可单纯随访即可。 对于预后差的患者,标准治疗为4个疗程的BEP方案。4个疗程的PEI(顺铂,鬼臼乙叉甙,异环 磷酰胺)化疗也有同样的疗效,但毒性反应更大。5年无进展生存率在45%~50%之间。瘤标下降缓 慢往往提示预后不佳。一项随机试验表明提高化疗剂量对于该组患者无益,但是也有一项前瞻性配 对资料又显示提高化疗剂量有可能改善患者预后。 (三) 转移性睾丸生殖细胞肿瘤再评估及后续治疗 1.肿瘤再评估 转移性睾丸生殖细胞肿瘤经过 2 个疗程化疗后需再次评估,包括影像学检查 和肿瘤标志物检测。当肿瘤标志物水平下降且肿瘤稳定或缓解,则继续完成化疗方案,通常为 3~4 个疗程。如果肿瘤标志物浓度降低,而转移灶进一步生长,除非有手术禁忌证,则推荐在诱导化疗 结束后行肿瘤切除术。 如果 2 个疗程化疗结束后,肿瘤标志物水平仍持续增高,则采用新的化疗方案。治疗后肿瘤标 志物水平稳定,无论是否达到完全缓解均需随访观察。若发现肿瘤标志物浓度明显增高,则需再进 行补救性化疗(salvage chemotherapy)。 2.残余肿瘤切除 残余的精原细胞瘤是否需要切除主要取决于影像学表现和肿瘤标志物水平。 FDG-PET 检查对判断是否存在残留精原细胞瘤和病人的预后有重要价值,肿瘤有进展者则需行补 救性化疗,必要时可选择手术切除或放疗。 非精原细胞肿瘤有可见残余肿瘤时,即使肿瘤标志物正常,也推荐行外科手术切除,因为即使 病灶<1cm,残余癌或畸胎瘤的可能性也较高。主要转移灶应在化疗结束后 4~6 周内切除,如果技 术允许尽可能选择保留神经的手术方式。到目前为止,尚无有效的影像学检查(包括 PET)和预后模 型用于预测残余非精原细胞瘤的存在,而 BEP 诱导化疗后的残余肿块中仍有 10%的组织为有活性 的癌组织,因此必须切除残余肿瘤。 手术范围应该考虑病人的复发风险和对生活质量的要求,不同部位的病灶病理也可能会不完全 相同。总之,手术对所有病灶的完整切除比术后化疗更重要