
概要 xvii 调整实施计划及其时间表,与社区、公众, ·执行及学习的系统:在卫生服务网络和机 各级各类医疗机构及人员就改革的内容进 构层面建立“转型学习协作体”(TLCs), 行沟通、体察民意,并让改革第一线的卫 作为在一线实施、支持和推广改革的基石。 生医疗服务提供者、医护人员对改革的实 改革的实施主要是集中在第一线的医疗卫 施过程及结果充分负起责任来。强化责任 生机构—包括卫生服务网络、医院、社 机制对于改革的落实具有至关重要的作 区卫生服务中心或乡镇卫生院一都必须 用,尤其对省级和地方政府是如此。由于 通过不断学习、不断解决问题来加速改革 要协调服务供方及各方利益,因此任何一 的成功实施。与此同时,还需要对政策指 项责任制的安排都要强有力,才足以来理 南因地制宜地加以调整,使之符合一线卫 顺各方机制,并调动地方政府的改革意愿。 生服务的需要。公立和民营机构可以携手 一种解决办法是完善和加强省级“领导小 建立一个协会,致力于实施PCIC以及开 组”或“委员会”,如一些地方已在实施 展筹资和机制环境领域的相关改革。可以 的,由政府主要领导(如书记、省长或市 考虑在中国建立TLC,即某一县、区、市 长)担任组长。可以根据实际情况建立地 的一些机构建立合作伙伴关系,以便在一 方级(地、市、县)领导小组,这样的领 线实施、管理、并持续开展改革。TLC背 导小组在一些地方已经在发挥作用,例如 后的理念是,协助和指导地方医疗机构(如 福建三明。这些领导小组对加强三医联动 村卫生室、乡镇卫生院、社区卫生服务中 发挥了重要作用。也可以利用现有的领导 心、县区医院)实施并扩大新的服务提供 小组协调并支持改革的实施。领导小组需 模式,消除“知识”与“执行”之间的鸿沟。 要强有力的领导和政治支持,并被授予充 表面上,TLC是把循证基础上的经验转化 分的权力推动辖区内改革的实施。地方领 为改革实践,特别是采用国内、国际的临 导人的晋升考核体系中也应该包括改革实 床实践标准。但是它同时也包括从实践中 施绩效方面的内容。建立领导小组这种方 学习的过程。省级(和地方)领导小组可 式的益处在于他是一个大家熟知的机构间 以确定由哪些医联体或服务网络、医院及 协调机制,而且在现有的制度框架下已经 基层卫生机构来组成TLC。 取得了成功。尽管如此,“领导小组”仍 ·监管及评估系统:要确保强有力的且客观 可能被认为是一个临时部门,虽然在某种 独立的实施监测及影响评估。监测和评估 程度上可以减少制度碎片化对改革贯彻落 改革实施的效果以及改革的影响是至关重 实的潜在负面影响,但并没有把机构间的 要的过程,但却常常被忽视。需要收集改 协调予以制度化。一个长远的解决方案涉 革实施相关信息并加以总结,在数据的基 及到机构整合,可以考虑将其作为整个政 础上指导改革政策的完善和下一步的改革 府行政管理组织机构改革的一部分。中国 政策制定。认真细致的监测可以识别出改 可以借鉴经合组织国家参与卫生服务管理 革是否与既定目标保特一致,并追踪实施 各部门的组织结构,职责分工和功能的协 的状况与期望的改革是否相符。影响评估 调,特别是那些以社会保险为主要筹资方 是用于衡量各种预期的和非计划的效果和 式并具有多元服务提供体系(公立和民营) 结果。中国可以考虑建立一个客观公正的 的国家的经验。 独立监测评估系统,来衡量并核实改革的
概要 xvii 调整实施计划及其时间表,与社区、公众, 各级各类医疗机构及人员就改革的内容进 行沟通、体察民意,并让改革第一线的卫 生医疗服务提供者、医护人员对改革的实 施过程及结果充分负起责任来。强化责任 机制对于改革的落实具有至关重要的作 用,尤其对省级和地方政府是如此。由于 要协调服务供方及各方利益,因此任何一 项责任制的安排都要强有力,才足以来理 顺各方机制,并调动地方政府的改革意愿。 一种解决办法是完善和加强省级“领导小 组”或“委员会”,如一些地方已在实施 的,由政府主要领导(如书记、省长或市 长)担任组长。可以根据实际情况建立地 方级(地、市、县)领导小组,这样的领 导小组在一些地方已经在发挥作用,例如 福建三明。这些领导小组对加强三医联动 发挥了重要作用。也可以利用现有的领导 小组协调并支持改革的实施。领导小组需 要强有力的领导和政治支持,并被授予充 分的权力推动辖区内改革的实施。地方领 导人的晋升考核体系中也应该包括改革实 施绩效方面的内容。建立领导小组这种方 式的益处在于他是一个大家熟知的机构间 协调机制,而且在现有的制度框架下已经 取得了成功。尽管如此,“领导小组”仍 可能被认为是一个临时部门,虽然在某种 程度上可以减少制度碎片化对改革贯彻落 实的潜在负面影响,但并没有把机构间的 协调予以制度化。一个长远的解决方案涉 及到机构整合,可以考虑将其作为整个政 府行政管理组织机构改革的一部分。中国 可以借鉴经合组织国家参与卫生服务管理 各部门的组织结构,职责分工和功能的协 调,特别是那些以社会保险为主要筹资方 式并具有多元服务提供体系(公立和民营) 的国家的经验。 • 执行及学习的系统:在卫生服务网络和机 构层面建立“转型学习协作体”(TLCs), 作为在一线实施、支持和推广改革的基石。 改革的实施主要是集中在第一线的医疗卫 生机构——包括卫生服务网络、医院、社 区卫生服务中心或乡镇卫生院——都必须 通过不断学习、不断解决问题来加速改革 的成功实施。与此同时,还需要对政策指 南因地制宜地加以调整,使之符合一线卫 生服务的需要。公立和民营机构可以携手 建立一个协会,致力于实施 PCIC 以及开 展筹资和机制环境领域的相关改革。可以 考虑在中国建立 TLC,即某一县、区、市 的一些机构建立合作伙伴关系,以便在一 线实施、管理、并持续开展改革。TLC 背 后的理念是,协助和指导地方医疗机构(如 村卫生室、乡镇卫生院、社区卫生服务中 心、县区医院)实施并扩大新的服务提供 模式,消除“知识”与“执行”之间的鸿沟。 表面上,TLC 是把循证基础上的经验转化 为改革实践,特别是采用国内、国际的临 床实践标准。但是它同时也包括从实践中 学习的过程。省级(和地方)领导小组可 以确定由哪些医联体或服务网络、医院及 基层卫生机构来组成 TLC。 • 监管及评估系统:要确保强有力的且客观 独立的实施监测及影响评估。监测和评估 改革实施的效果以及改革的影响是至关重 要的过程,但却常常被忽视。需要收集改 革实施相关信息并加以总结,在数据的基 础上指导改革政策的完善和下一步的改革 政策制定。认真细致的监测可以识别出改 革是否与既定目标保持一致,并追踪实施 的状况与期望的改革是否相符。影响评估 是用于衡量各种预期的和非计划的效果和 结果。中国可以考虑建立一个客观公正的 独立监测评估系统,来衡量并核实改革的

xviii 深化中国医药卫生体制改革,建设基于价值的优质服务提供体系 落实情况、进程、及其影响。还可以考虑 成的一体化服务联盟或网络,这个服务网络有保 建立一套监测卫生费用的体系(包括不同 险支付制度和政府预算的支持,并有电子医疗信 层级政府的财政开支,社会保险基金,自 息系统作为支撑。 付费用等等)。这些绩效监测系统可以与 学术机构合作完成。国务院医改办根据建 改革需要多长时间?没有人知道答案。国际 议的实施指南和已有的监测系统,负责设 经验表明,医疗卫生改革是长期的过程,而且需 计监测方法,收集基准值以及建立各项衡 要不断的动态调整。没有哪个国家永远是正确的, 量指标,来监测改革的落实。 而且什么是“正确的”本身也是因情况而异,因 时间而异。现在正确的做法可能长期做就是错误 改革路径对改革结果至关重要。改革的顺序 的。中国可能需要考虑用大概10年的时间全面实 可以沿着两个路径来设计:一个是建立问责制和 施并推广报告中的改革建议。中国幅员辽阔,各 相应的组织安排,另一个是贯彻落实建议的的核 地情况不同,改革的具体实施方式会有较大差异。 心措施。第一个改革路径,第一步是中央政府制 诚然,一些地区会进展得快一些。如图中所示, 定具有操作性的改革实施及监测指南,引导、监 一些改革实施推广起来,需要较长的时间。预计, 督地方政府实施改革,同时加强国务院医改办的 PCIC模式的实施和推广大概需要5年时间,而加 权力和职能。然后是建立由省级或地方主要领导 强人力资源需要-8年的时间。像成本控制、改 牵头的领导小组,并授予充分的权力推动改革的 善健康结果等改革措施的影响可能要等到实施五 实施。地方政府负责制定、执行符合本地情况的 年后才能显现出来。 实施计划,但要与中央的实施与监测指南一致。 第三步,建立一线“学习协作体”,帮助一线设计、 请注意:本研究主要关注于如何在中国开展 实施建立PCIC初期的核心干预措施。中央与省 卫生服务提供体系改革,并建立相应的筹资和制 级、省级与地方分别签署绩效协议,明确衡量标 度环境。受限于篇幅和时间,没有涉及其他重要 准和预期效果。这种做法在各阶段都会促进改革 改革内容,可留待以后进行研究。这些未涉及的 的及时实施。第二个改革路径是实施核心改革措 改革包括:药品领域,烟草产业,卫生专业人员 施,除了要实施PCIC模式以外,另一个重要的 的教育和执业资格认定,中医药(与西药的结合), 方面是要理顺供方支付制度激励机制,加强政府 医学技术的传播和应用。一些内容如医养结合, 购买卫生服务的能力,从而提高人民健康水平, 医疗保健和社会服务之间的联系等将在另一个世 提升服务质量,降低成本。变革人事管理和薪酬 界银行集团的研究中涉及。最后,请务必记住, 制度,提高基层医生的地位,也是改革中非常重 这份政策总论报告是本研究研究发现和建议的总 要的一步。另一个早期采取的干预措施是建立由 结。本研究的最终报告将基于本政策总论的主要 二、三级医院、基层卫生机构和社区卫生人员组 议题和建议进一步扩展并加以详细闸述
xviii 深化中国医药卫生体制改革,建设基于价值的优质服务提供体系 落实情况、进程、及其影响。还可以考虑 建立一套监测卫生费用的体系(包括不同 层级政府的财政开支,社会保险基金,自 付费用等等)。这些绩效监测系统可以与 学术机构合作完成。国务院医改办根据建 议的实施指南和已有的监测系统,负责设 计监测方法,收集基准值以及建立各项衡 量指标,来监测改革的落实。 改革路径对改革结果至关重要。改革的顺序 可以沿着两个路径来设计:一个是建立问责制和 相应的组织安排,另一个是贯彻落实建议的的核 心措施。第一个改革路径,第一步是中央政府制 定具有操作性的改革实施及监测指南,引导、监 督地方政府实施改革,同时加强国务院医改办的 权力和职能。然后是建立由省级或地方主要领导 牵头的领导小组,并授予充分的权力推动改革的 实施。地方政府负责制定、执行符合本地情况的 实施计划,但要与中央的实施与监测指南一致。 第三步,建立一线“学习协作体”,帮助一线设计、 实施建立 PCIC 初期的核心干预措施。中央与省 级、省级与地方分别签署绩效协议,明确衡量标 准和预期效果。这种做法在各阶段都会促进改革 的及时实施。第二个改革路径是实施核心改革措 施,除了要实施 PCIC 模式以外,另一个重要的 方面是要理顺供方支付制度激励机制,加强政府 购买卫生服务的能力,从而提高人民健康水平, 提升服务质量,降低成本。变革人事管理和薪酬 制度,提高基层医生的地位,也是改革中非常重 要的一步。另一个早期采取的干预措施是建立由 二、三级医院、基层卫生机构和社区卫生人员组 成的一体化服务联盟或网络,这个服务网络有保 险支付制度和政府预算的支持,并有电子医疗信 息系统作为支撑。 改革需要多长时间 ? 没有人知道答案。国际 经验表明,医疗卫生改革是长期的过程,而且需 要不断的动态调整。没有哪个国家永远是正确的, 而且什么是“正确的”本身也是因情况而异,因 时间而异。现在正确的做法可能长期做就是错误 的。中国可能需要考虑用大概 10 年的时间全面实 施并推广报告中的改革建议。中国幅员辽阔,各 地情况不同,改革的具体实施方式会有较大差异。 诚然,一些地区会进展得快一些。如图中所示, 一些改革实施推广起来,需要较长的时间。预计, PCIC 模式的实施和推广大概需要 5 年时间,而加 强人力资源需要 6-8 年的时间。像成本控制、改 善健康结果等改革措施的影响可能要等到实施五 年后才能显现出来。 请注意:本研究主要关注于如何在中国开展 卫生服务提供体系改革,并建立相应的筹资和制 度环境。受限于篇幅和时间,没有涉及其他重要 改革内容,可留待以后进行研究。这些未涉及的 改革包括:药品领域,烟草产业,卫生专业人员 的教育和执业资格认定,中医药(与西药的结合), 医学技术的传播和应用。一些内容如医养结合, 医疗保健和社会服务之间的联系等将在另一个世 界银行集团的研究中涉及。最后,请务必记住, 这份政策总论报告是本研究研究发现和建议的总 结。本研究的最终报告将基于本政策总论的主要 议题和建议进一步扩展并加以详细阐述
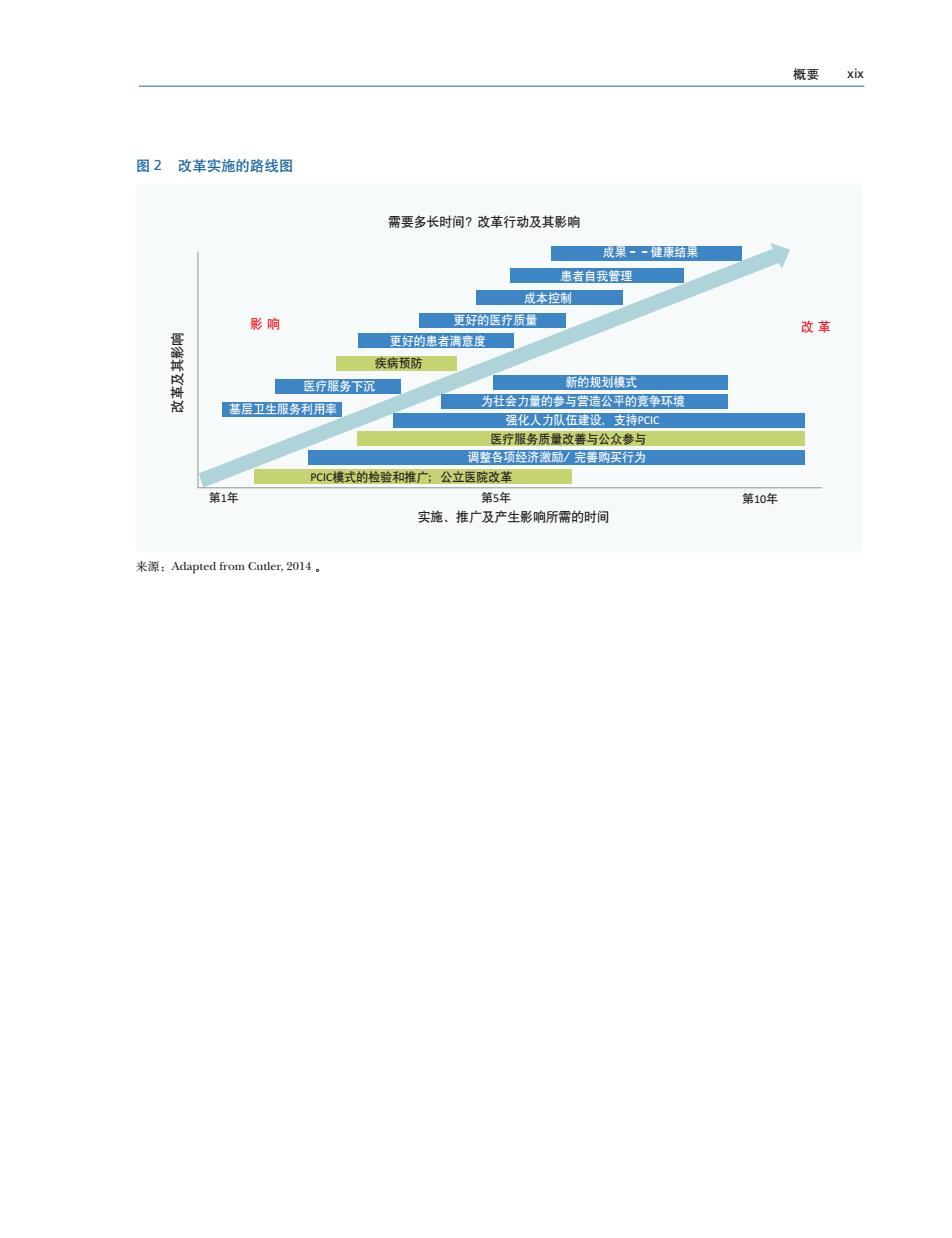
概要xx 图2改革实施的路线图 需要多长时间?改革行动及其影响 成果一一健康结果 患者自我管理 成本控制 影响 更好的医疗质量 改革 更好的患者满意度 疾病预防 医疗服务下沉 新的规模式 基层卫生服务利用率 为社会力黄的参与营造公平的竞争环境 强化人力队伍建设,支持PC1C 医疗服务质量改善与公众参与 调整各项经济激励/完善购买行为 PCIC模式的检验和推广;公立医院改革 第1年 第5年 第10年 实施、推广及产生影响所需的时间 来源:Adapted from Cutler,2014
概要 xix 图 2 改革实施的路线图 来源:Adapted from Cutler, 2014 。 实施、推广及产生影响所需的时间 第1年 第5年 第10年 改革及其影响 基层卫生服务利用率 成果--健康结果 成本控制 更好的医疗质量 患者自我管理 更好的患者满意度 PCIC模式的检验和推广;公立医院改革 医疗服务质量改善与公众参与 强化人力队伍建设,支持PCIC 调整各项经济激励/ 完善购买行为 医疗服务下沉 新的规划模式 影 响 改 革 需要多长时间?改革行动及其影响 疾病预防 为社会力量的参与营造公平的竞争环境

缩略语 ABCS 阿司匹林、血压、胆固醇、中风 GP 全科医生 ACTION 养老服务转型项目(新加坡) HCA 医联体 AMI 急性心梗 HMC 医院管理中心/委员会 ARS 地区卫生管理局(法国) HRH 卫生人力资源 BHRSS 人力资源和社会保障厅 IHI 医疗服务改进机构 CDM 国家,地区和都市 IMF 国际货币基金组织 CHC 社区卫生服务中心 IOM 医学研究院 CIHI 加拿大卫生信息研究所 T 信息技术 CIP 资本投资规划 LLG 地方领导小组 CMS 美国Medicare及Medicaid服务中心 MDT 跨学科团队 CNHDRC国家卫生计生委卫生发展研究中心 MOF 财政部 CoG 医院董事会(英国) MOHRSS 人力资源和社会保障部 CON 需要证书 MQCCs 医疗服务质量控制委员会 CPAS 医生预约中心系统 MSMGC 医疗服务管理指导中心 CQI 持续质量改进 MTEF 中期支出框架 CT 计算机断层扫描 NCDs 非传染性疾病 DRGs 诊断相关分组 NCMS 新型农村合作医疗制度(新农合) ECG 卫生支出超额增长率 NCQA 国家质量保障委员会 EHR 电子健康档案系统 NDRC 国家发改委 ED 急诊科 NFO 非营利机构 FT 基金会信托(英格兰) NHCQC 国家医疗卫生服务质量委员会 GDP 国内生产总值 NHFPC 国家卫生和计划生育委员会 xxi
xxi ABCS 阿司匹林、血压、胆固醇、中风 ACTION 养老服务转型项目(新加坡) AMI 急性心梗 ARS 地区卫生管理局(法国) BHRSS 人力资源和社会保障厅 CDM 国家,地区和都市 CHC 社区卫生服务中心 CIHI 加拿大卫生信息研究所 CIP 资本投资规划 CMS 美国 Medicare 及 Medicaid 服务中心 CNHDRC 国家卫生计生委卫生发展研究中心 CoG 医院董事会(英国) CON 需要证书 CPAS 医生预约中心系统 CQI 持续质量改进 CT 计算机断层扫描 DRGs 诊断相关分组 ECG 卫生支出超额增长率 EHR 电子健康档案系统 ED 急诊科 FT 基金会信托(英格兰) GDP 国内生产总值 GP 全科医生 HCA 医联体 HMC 医院管理中心 / 委员会 HRH 卫生人力资源 IHI 医疗服务改进机构 IMF 国际货币基金组织 IOM 医学研究院 IT 信息技术 LLG 地方领导小组 MDT 跨学科团队 MOF 财政部 MOHRSS 人力资源和社会保障部 MQCCs 医疗服务质量控制委员会 MSMGC 医疗服务管理指导中心 MTEF 中期支出框架 NCDs 非传染性疾病 NCMS 新型农村合作医疗制度(新农合) NCQA 国家质量保障委员会 NDRC 国家发改委 NFO 非营利机构 NHCQC 国家医疗卫生服务质量委员会 NHFPC 国家卫生和计划生育委员会 缩 略 语

xxii 深化中国医药卫生体制改革,建设基于价值的优质服务提供体系 NHS 英国国民保健制度 SATCM 国家中医药管理局 NICE 英国国家卫生与临床优化研究所 SCHRO 国务院医改办 NSW 新南威尔士 SES 圣保罗州政府卫生局(巴西) OECD 经济合作发展组织(经合组织) SFDA 国家食品药品管理局 OOP 自付费用 SORS 区域战略卫生规划(法国) OSS 社会健康组织(巴西) THC 乡镇卫生院 P4Q 按质量付费 TLC 转型学习协作联盟 PCIC 以人为本的一体化卫生服务模式 TOM 全面质量管理 PCMH 以患者为中心的医疗之家 UAE 阿拉伯联合酋长国 PCP 基层卫生服务提供方 UEBMI 城镇职工基本医疗保险制度 PDSA 计划-实践-研究-行动循环 UK 英国 PHC 基层卫生服务 URBMI 城镇居民基本医疗保险制度 PLG 省级领导小组 US 美国 PPP 购买力评价 VBP 价值为基础的购买服务 PREMs 病人自报服务体验指标 VC 村卫生室 PROMs 病人自报服务结果指标 VHA 美国退伍军人健康管理局 QI 质量改进 VTE 静脉血栓 RMB 人民币(元) WHO 世界卫生组织 WMS 加权管理评分表
xxii 深化中国医药卫生体制改革,建设基于价值的优质服务提供体系 NHS 英国国民保健制度 NICE 英国国家卫生与临床优化研究所 NSW 新南威尔士 OECD 经济合作发展组织(经合组织) OOP 自付费用 OSS 社会健康组织(巴西) P4Q 按质量付费 PCIC 以人为本的一体化卫生服务模式 PCMH 以患者为中心的医疗之家 PCP 基层卫生服务提供方 PDSA 计划 - 实践 - 研究 - 行动循环 PHC 基层卫生服务 PLG 省级领导小组 PPP 购买力评价 PREMs 病人自报服务体验指标 PROMs 病人自报服务结果指标 QI 质量改进 RMB 人民币(元) SATCM 国家中医药管理局 SCHRO 国务院医改办 SES 圣保罗州政府卫生局(巴西) SFDA 国家食品药品管理局 SORS 区域战略卫生规划(法国) THC 乡镇卫生院 TLC 转型学习协作联盟 TQM 全面质量管理 UAE 阿拉伯联合酋长国 UEBMI 城镇职工基本医疗保险制度 UK 英国 URBMI 城镇居民基本医疗保险制度 US 美国 VBP 价值为基础的购买服务 VC 村卫生室 VHA 美国退伍军人健康管理局 VTE 静脉血栓 WHO 世界卫生组织 WMS 加权管理评分表